Wachttijd
Na de keus voor de operatie komt u op een wachtlijst te staan. De duur van de wachttijd kan verschillen. Dit hangt onder meer af van mogelijke onderzoeken die nog gedaan moeten worden, maar ook de hoeveelheid patiënten op de wachtlijst speelt een rol. Voor meer informatie over uw plaats op de wachtlijst verwijzen wij u naar het Bureau Patiënten planning van de afdeling thoraxchirurgie. Dit bureau is bereikbaar op werkdagen tijdens kantooruren. Het telefoonnummer vindt u in het grijze kader achterin deze folder.
Wat u vooraf moet regelen
We raden u aan om al vóór uw opname in het ziekenhuis stil te staan bij de vraag of u na de operatie thuis voldoende hulp zult hebben. Als u na de operatie naar huis toe gaat, kunt u overigens wel veel zelf doen, zoals uzelf weer verzorgen en trappen lopen.
Dagelijkse bezigheden
Er zijn een aantal handelingen die u nog niet direct zelf kunt uitvoeren. Zo mag u nog geen zwaar huishoudelijk werk verrichten. Dit betekent dat u de eerste weken voor een gedeelte aangewezen zult zijn op de hulp van anderen. Wie moet bijvoorbeeld de boodschappen doen? Wij adviseren u om hierover vast vóór uw opname in het ziekenhuis na te denken. Ervaring leert dat het veel moeilijker is om oplossingen voor dergelijke problemen te vinden als u eenmaal in het ziekenhuis ligt. Het geeft bovendien een zekere rust tijdens uw opname, als u weet dat dit straks goed geregeld is. Maak daarom vóór uw opname vast afspraken met familie, naasten of vrienden. Daarnaast is het verstandig dat er de eerste 14 dagen iemand bij u is. De operatiedag is hierbij dag 0. Dit is een advies. Dit kan uw partner, maar ook vriend of kennis zijn. Dat kan bij u thuis of bij iemand anders in huis. Uiteraard kunnen dit ook afwisselend verschillende personen zijn. Wilt u eventueel huishoudelijke hulp krijgen, dan moet u of uw familie dit zelf bij de gemeente aanvragen. Mocht dit alles niet lukken dan kan u kiezen voor bijvoorbeeld een zorghotel. Dit zal u zelf of familie moeten regelen. Bij een zorghotel zullen veelal de kosten voor uw eigen rekening komen, afhankelijk van uw zorgverzekering. Het is raadzaam dit voor de opname en operatie uit te zoeken en te regelen bij de verzekering en/of het zorghotel.
De opname
U wordt in de meeste gevallen één of twee werkdagen voor de operatie opgenomen in het ziekenhuis. Als u op maandag geopereerd moet worden, betekent dit dus dat u op de donderdag of vrijdag daarvóór wordt opgenomen. Soms is het wel mogelijk om het weekend thuis door te brengen. Of dit ook voor u geldt, hoort u van de zaalarts op de opnamedag. Het komt helaas een enkele keer voor dat een operatie op het laatste moment wordt uitgesteld vanwege een spoedgeval. Wij zijn ons ervan bewust dat dit heel erg vervelend is en streven er in dergelijk geval naar om zo spoedig mogelijk een nieuwe opnamedatum voor u te regelen.
De verpleegafdeling
U wordt opgenomen op de afdeling preoperatieve Cardio-thoracale Chirurgie (hartchirurgie). Hier blijft u tot de operatie. Wij adviseren u om op de dag van opname niet alleen naar het ziekenhuis te komen. Neem iemand mee die samen met u naar de uitleg luistert en met wie u alles nog eens rustig door kan spreken. Houd er daarnaast rekening mee dat de opnameprocedure de hele dag in beslag kan nemen. In verband met het bezoek van artsen en andere medewerkers van het ziekenhuis een dringend verzoek: Wilt u aan een van de verpleegkundigen van de afdeling doorgeven als u van plan bent de afdeling even te verlaten? Dit verzoek geldt voor alle omstandigheden waarbij u even van de verpleegafdeling af gaat.
De operatie
Tijdens de operatie wordt een hart-longmachine gebruikt. Een hart-longmachine neemt gedurende een groot deel van de operatie de taak van hart en longen over (de bloeddoorstroming door het gehele lichaam). Ook voorziet de hart- longmachine het bloed van zuurstof en voert de afvalproducten af. Tevens wordt de hartlongmachine ingezet om uw lichaamstemperatuur te regelen. De volgende handelingen gebeuren tijdens de operatie:
- De borstkas wordt geopend
- Er worden aansluitingen gemaakt met de hart-longmachine
- Het hart wordt stilgelegd, de hart-longmachine neemt de circulatie over.
- Met behulp van de hart-longmachine wordt de lichaamstemperatuur naar beneden gebracht tot 18 graden, zodat de bloedstroom langer onderbroken kan worden. De verlaging van de lichaamstemperatuur duurt 2 tot 3 uur.
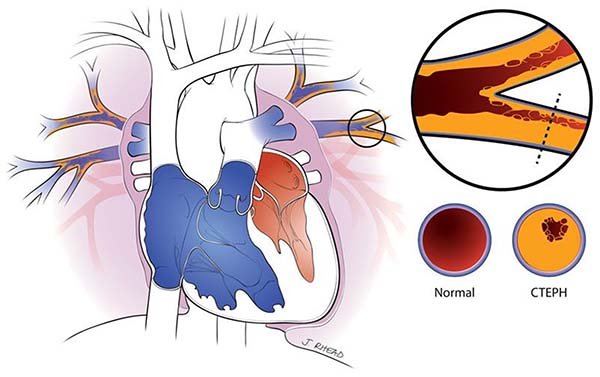
- De longslagader wordt benaderd en opengesneden, de bloedstroom wordt tijdelijk onderbroken.
- De binnenbekleding van de longslagader inclusief het stolsel worden voorzichtig via deze opening verwijderd, van zowel de linker als de rechter longslagader.
- Na afloop wordt de incisie (insnijding) van de slagader gehecht.
- De lichaamstemperatuur wordt weer langzaam verhoogd.
- Het hart wordt weer op gang gebracht.
- De aansluitingen van de hart-longmachine worden verwijderd.
- De borstkas wordt gesloten. Aan het eind van de operatie worden drains aangebracht. Drains zijn doorzichtige afvoerslangen met de dikte van een pink. De drains worden bevestigd door middel van hechtingen welke bij verwijderen van de drains aangetrokken kunnen worden. Er zijn twee redenen waarom drains worden aangebracht:
- De eerste dag na de operatie verliest uw lichaam nog vocht en bloedresten. Het is niet goed dat die zich in uw lichaam gaan ophopen.
- Veel vocht en bloed kan wijzen op een nabloeding. In dat geval kan een hersteloperatie noodzakelijk zijn.
Als er weinig vocht en bloedresten uit de drains komen, worden deze verwijderd. Na het verwijderen van de drains worden de hechtingen, bij de insteekopening van de drain, aangetrokken. De hechtingen blijven 7 - 10 dagen na het verwijderen van de slang zitten. Daarna worden ze door de afdelingsverpleegkundige of door uw huisarts verwijderd. Naast de drains worden er ook pacemakerdraden voor eventueel een uitwendige pacemaker bevestigd. Tijdens de operatie worden de pacemakerdraden in de buitenwand van het hart gedraaid. De draden zitten op uw borstkas, net onder uw borstbeen.
Wat is een uitwendige pacemaker en waar dient hij voor?:
- Een uitwendige pacemaker is een kastje die kleine stroompjes, door middel van de pacemakerdraadjes kan afgeven om het hartritme te verhogen of te doen overnemen.
- Het kan na de operatie voorkomen, dat uw hartritme te langzaam is waarvoor u tijdelijk een uitwendige pacemaker nodig heeft. Hoe lang blijven de pacemakerdraadjes zitten? Dit is afhankelijk van de noodzaak of het hart extra ondersteunt moet worden. Minimaal blijven deze draden tot 3 dagen na de operatie zitten. De arts, verpleegkundig specialist of een gespecialiseerd verpleegkundige verwijdert de draden als het bloed niet te dun is. In ieder geval worden de draadjes voordat u ons ziekenhuis verlaat verwijderd.
Na de operatie
Direct na de operatie wordt u naar de uitslaapkamer of de Intensive Care gebracht. Een gastvrouw brengt uw familie en/of naasten zo snel mogelijk bij u. Een team van verpleegkundigen, artsen en fysiotherapeuten bewaakt u de eerste tijd intensief. U haalt de eerste uren nog niet zelf adem. Een beademingsapparaat neemt uw ademhaling over. Gedurende deze tijd houden wij u kunstmatig in slaap. Gaat het goed met u? Dan beslist de arts van de Intensive Care (de intensivist) of u wakker gemaakt mag worden. De fysiotherapeut komt bij u als u weer kunt ademen zonder hulp van de beademingsmachine. Hij/zij bekijkt hoe het ademen gaat en helpt u eventueel bij het ophoesten van slijm.
Complicaties
Iedere operatie kent mogelijke risico’s en bijwerkingen. De “ gewone” complicaties zijn bijvoorbeeld na de operatie optredende infecties, zoals een longontsteking of een infectie van de operatiewond en bloedingen. Ondanks alle genomen voorzorgsmaatregelen, is het optreden van complicaties niet altijd te voorkomen. Het beleid is dan ook mede gericht op het vroegtijdig herkennen van dergelijke complicaties, opdat snel met een behandeling kan worden begonnen. Voor overmatig bloedverlies na de operatie moet de cardiothoracaalchirurg uw borstkas soms opnieuw via een operatie openmaken om de oorzaak van de bloeding te achterhalen en te verhelpen.
Overige complicaties kunnen zijn:
- Reperfusie-schade; een specifieke complicatie van de PEA is het kunnen optreden van ‘ reperfusie-schade’ aan de long. Als de oude bloedstolsels zijn verwijderd uit de longslagaders, zal er plotseling weer bloed door deze vaten stromen. De opnieuw op gang gekomen bloedstroom veroorzaakt soms ophoping van vocht in de longblaasjes (longoedeem). De oorzaak hiervan is niet bekend en het optreden van dit longoedeem is van tevoren niet voorspelbaar. Doorgaans heeft het geen consequenties voor het herstel, maar bij een enkele patiënt kan het longoedeem een ernstige tot zeer ernstige vorm aannemen.
- Longbloeding; een andere complicatie is het optreden van een longbloeding. Zo’n bloeding kan worden veroorzaakt door beschadiging van de wand van de longslagader, maar kan ook door vaatvernieuwing in de slecht doorbloede delen van de long komen. Als er tijdens de operatie een longbloeding plaatsvindt, dan kan dat in veel gevallen worden verholpen door via de beademingsbuis en de luchtpijp een ballon te plaatsen in het bloedende deel van de long. Een dag na de operatie is de bloeding doorgaans gestelpt en kan de ballon worden verwijderd.
- Nauwelijks of niet dalen van de hoge bloeddruk in de longslagaders; het doel van de PEA is het wegnemen van de obstructies in de longslagaders om daarmee de bloeddruk in de longslagaders te verlagen. Door een strenge selectie van patiënten zal dat ik bijna alle gevallen in voldoende mate mogelijk blijken. Bij een enkele patiënt zal na de PEA de bloeddruk niet of nauwelijks gedaald zijn. In dat geval blijft u last houden van de PH. Wanneer de bloeddruk niet of nauwelijks gedaald is, kan dat ervoor zorgen dat u langer op de intensive care moet blijven. In de praktijk is het mogelijk gebleken de meeste patiënten door de fase na de operatie heen te helpen. Deze complicatie vormt echter de belangrijkste doodsoorzaak in de fase na de operatie.
- Hartritmestoornissen; hartritmestoornissen kunnen optreden na de ingreep. Deze complicatie is meestal van tijdelijke aard. De ritmestoornissen zijn niet bedreigend, maar kunnen onbehandeld wel hinderlijk zijn en uw herstel vertragen. De volgende soorten hartritmestoornissen kunnen voorkomen: traag hartritme, snel hartritme, onregelmatig hartritme, combinatie van snel en onregelmatig hartritme. Een snel hartritme in combinatie met een onregelmatig hartritme komt vaker voor. Deze hartritmestoornis, boezem- of atriumfibrilleren genoemd, is niet levensbedreigend. Soms merkt u er niets van, soms kunt u zich wat kortademig voelen. Hoe worden hartritmestoornissen ontdekt en wat wordt ermee gedaan? Tijdens en uw operatie wordt de hartslag steeds gecontroleerd met behulp van een monitor. Op de verpleegafdeling krijgt u voor een aantal uur een kastje waarmee u kunt lopen. Dit kastje verzendt uw hartritme naar een centrale monitor. De verpleegkundige kan daarop hartritmestoornissen zien. Uw arts bepaalt of het noodzakelijk is om u medicijnen te geven om de hartslag rustiger te krijgen.
- Behalve lichamelijk, moet u na een hartoperatie ook emotioneel weer herstellen. Waarschijnlijk is uw concentratievermogen tijdelijk minder dan normaal en bent u emotioneler dan anders. U kunt bijvoorbeeld zomaar huilen of geïrriteerd raken, terwijl u de volgende dag nergens last van hebt. Sommige patiënten zijn na een grote operatie een tijdlang verward. Dit is normaal na een hartoperatie. Het komt door het gebruik van de hart-/longmachine, de narcose en alles wat u in het ziekenhuis hebt meegemaakt. Gun u zelf de tijd om weer op krachten te komen. Door het oppakken van uw normale leven zult u merken dat het vanzelf beter gaat.
Bloedverdunnende medicijnen
Na de operatie blijft u levenslang bloedverdunners gebruiken, om nieuwe stolsels te voorkomen. Op de verpleegafdeling kan het even duren voordat de bloedstolling de juiste waarde heeft bereikt. Soms krijgt u hiervoor, naast de tabletten, tijdelijk bloedverdunnende prikjes.
Chirurgische interventies
Sommige patiënten met chronisch trombo-embolische pulmonale hypertensie oftewel CTEPH (PH bij chronische longembolieën) kunnen worden geopereerd, waarbij de verstoppingen in de longvaten kunnen worden verwijderd.
Soms zitten de stolsels te diep in de longvaten, waardoor deze operatie niet mogelijk is. Een ballon pulmonale angioplastiek (BPA) is een alternatieve behandeling. Een BPA is een variant op de dottertechniek. Door een ballon op de juiste plek in het bloedvat op te blazen wordt geprobeerd de verstopping van het bloedvat op te heffen. De BPA gaat gepaard met een verbetering van de doorbloeding van de longen en een vermindering van de druk in de longslagader en een verbetering van kwaliteit van leven.